Хеликобактер pylori- патогенна бактерия, на съвестта на която са до 90% от всички регистрирани гастрити и язви. Имунизиран срещу солна киселина, той засяга лигавиците на стомаха и червата, причинявайки възпаление. различни степениземно притегляне. За борба с болестите, провокирани от този микроорганизъм, лекарите използват ерадикация - специален терапевтичен комплекс от различни мерки, насочени към унищожаване на бактериите и възстановяване на нормалното функциониране на стомашно-чревния тракт. Какви методи могат да се използват за откриване бактерияКак се извършва ерадикацията на Helicobacter pylori и какви схеми на лечение има?
оплаквания на пациенти и клинични проявлениячесто не е достатъчно, за да се направи правилна диагноза, тъй като симптомите, характерни за инфекцията с Helicobacter pylori, могат да съпътстват други заболявания на стомашно-чревния тракт. За да потвърдят или опровергаят участието на Helicobacter pylori, специалистите провеждат серия от изследвания, които могат да включват:
- гастроскопия с вземане на съдържанието на стомаха за допълнителен анализ;
- дихателен тест;
- имунологични изследвания;
- клинични и биохимични кръвни изследвания;
- биопсия;
- PCR техника;
- bakposevy.

Всички тези изследвания помагат на лекаря да определи "виновника" на заболяването, да идентифицира съпътстващите заболявания и да избере най-ефективния и безопасен режим на лечение.
Ерадикация на Helicobacter pylori
За първи път унищожаването на Helicobacter pylori по определена схема беше изпробвано от австралийския лекар Бери Маршал, като тества върху себе си. За да направи това, той изпи специален състав с предварително изолирана култура от тази бактерия, изчака възпалението и го елиминира с комбинация от препарати от бисмут и метронидазол.

Сега са разработени няколко стандартни варианта за елиминиране на инфекцията с Helicobacter pylori, всяка от които лекуващият лекар оптимизира в съответствие с характеристиките на хода на заболяването при конкретен пациент. В световната практика на гастроентерологията СЗО призовава за спазване на препоръките, получени в Маастрихт 2005 г. - световен консенсус в Холандия относно диагностиката, управлението и лечението на заболявания, свързани с бактерията Helicobacter pylori. Критериите за ефективност на избрания терапевтичен режим, според експертите, участвали в конгреса, са:
- положителен резултат, получен при поне 80% от пациентите;
- продължителност на активното лечение не повече от 14 дни;
- използването на нетоксични лекарства;
- тежестта на страничните ефекти, която не надвишава ползите от лечението;
- появата на различни нежелани реакции при не повече от 15% от пациентите;
- липса на резистентност към Helicobacter pylori в избрани лекарства;
- изключително опростени условия за приемане и дозиране на лекарствата;
- удължено действие на лекарствата, което позволява да се намали дозировката на активното вещество и броя на дозите на ден;
- взаимозаменяемост на лекарствата, ако е необходимо.

Първа линия терапия за Helicobacter pylori
Първата линия на терапия се състои от три препарата, поради което се нарича още трикомпонентна. Разработени са няколко схеми, всяка от които се избира само от специалист на пълен работен ден в съответствие с анамнезата, естеството на хода на заболяването и възможните противопоказания за употребата на тези лекарства.
Схема № 1 включва използването на:
- антибиотик кларитромицин.

- антибиотик амоксицилин или други антибактериални средства (метронидазол, трипохол, нифурател).

- инхибитор на протонната помпа (омепразол, пантопрозол и други).

Оптималният курс на приемане на лекарства от тази схема е 7 дни, този период е достатъчен за ефективното унищожаване на патогенната микрофлора. Въпреки това, при недостатъчна ефективност, курсът на терапия може да бъде увеличен до 10-14 дни, но не повече.
Необходими са антибактериални лекарства убивам Helicobacter pylori и инхибиторите на протонната помпа действат спрямо киселинността на стомаха, като регулират секреторната активност на органа и елиминират нежеланите симптоми. В редки случаи при необходимост се добавя и четвърти компонент по преценка на лекуващия лекар. Но се препоръчва да се използва една и съща схема за всички страни.
Ако първата схема не е подействала или е имала недостатъчен ефект, както и при атрофия на стомашната лигавица, прибягвайте до схема №2. Лечение на Helicobacter pyloriтози план включва:
- антибиотик амоксицилин.

- антибиотик кларитромицин или нифурател (или други антибактериални лекарства с подобен спектър на действие).

- бисмутово лекарство.

Продължителността на курса на лечение е от 10 до 14 дни, в зависимост от тежестта на ефекта на лекарствата. Ерадикационен контролсе извършва чрез лично наблюдение и вземане на тестове, които помагат да се определи наличието и концентрацията на бактерии в тялото, както и да се оцени ефективността на лечението.
Има и друг режим на лечение, който е избран главно за пациенти в напреднала възраст и хора, чието лечение по първите две схеми не е донесло желания ефект. Той включва амоксицилин, кларитромицин и бисмутови препарати.
Курсът е до 14 дни, но в някои случаи е възможно да се увеличи до 4 седмици, но само под лекарско наблюдение. За да се елиминира ефектът на "пристрастяване" на организма към лекарствата, експертите препоръчват провеждането на така наречената последователна терапия, която разпределя избраните лекарства "навреме". Изводът е последователният прием първо на комбинация от първия антибиотик и инхибитори на протонната помпа, а след това на втория антибиотик със същите лекарства, които регулират стомашната киселинност.

Втора линия ерадикация на Helicobacter pylori
Ерадикационна терапиявторият ред е необходим, ако схемите на първия вариант не са имали желания ефект или е бил недостатъчен. Разработени са и няколко схеми за унищожаване на Helicobacter pylori, всяка от които вече включва четири компонента.
Схема номер 1 предполага прием:
- инхибитори на протонната помпа или блокери на допаминовите рецептори, които ги заместват;
- антибактериални лекарства с широк спектър на действие (метронидазол или трихопол);
- тетрациклин;
- бисмутово лекарство.
Схема № 2 включва:
- амоксицилин;
- инхибитор на протонната помпа;
- бисмутов препарат;
- един от нитрофураните.
Терапия Helicobacter pylori съгласно схема № 3 включва същите лекарства като във втория план, но със замяната на нитрофураните с антибиотика рифаксимин.
Всички терапевтични режими от втора линия срещу инфекция с Helicobacter pylori са предназначени за дълъг курс на приложение от 10 до 14 дни. Силно не се препоръчва увеличаване на този период поради възможни странични ефекти и развитие на резистентност.

В ситуация, в която втората линия на борба с тази бактерия не доведе до резултати, експертите разработват трети план. В този случай лекарствата се избират по-внимателно с тест за чувствителност на Helicobacter pylori към определени антибактериални средства. Препаратът с бисмут ще бъде задължителен в схемата на лечение.
Народни средства за ерадикационна терапия
Техники и препарати, базирани на растителни съставки, се използват успешно от дълго време за възстановяване на лигавиците на стомаха по време на ерадикацията на инфекцията с Helicobacter pylori. Основното нещо, което пациентът, решил да се обърне към билколечение и други подобни видове алтернативна медицина, трябва да разбере, че ефектът и безопасността на употребата зависи от правилен избори съвместимост на фитопрепаратите с основните лекарства. Следователно е необходимо да се избират конкретни средства само в тандем с лекуващия лекар.

Превантивни мерки и диета след успешна терапия
отървете се от хеликобактер pylori - не означава веднъж завинаги да забравите за заболяванията на стомашно-чревния тракт. За да се предотврати евентуално повторно заразяване с тази бактерия или други също толкова "вредни" микроорганизми, е препоръчително внимателно да се спазва личната хигиена и редовно да се подлагат на профилактични прегледи.

Какво можете да направите сами, за да намалите риска от заболяване и не лечениеслед това възпален стомах:
- откажете се от никотина и избягвайте пасивното пушене по всякакъв възможен начин;
- ограничаване на приема на алкохол, доколкото е възможно;
- измивайте ръцете преди хранене, след улицата и посещение на обществени места;
- обработват продуктите термично;
- не използвайте продукти за лична хигиена на други хора и не давайте вещите си на други хора (тази разпоредба е приложима не само за четки за зъби и кърпи, но и за декоративна козметика);
- не се опитвайте да се лекувате сами, ако подозирате инфекциозно заболяване.
След ерадикация, за да се възстанови нормалното функциониране на стомашно-чревния тракт възможно най-скоро и допълнително да се предотврати възпалението на лигавицата на стомаха, се препоръчва да се ограничи употребата на:
- мазни, пържени, пикантни и солени храни;
- пушени меса;
- мазни сосове и мазни сладки кремове;
- подправки и люти подправки;
- гъби;
- сладък мъфин;
- силно кафе и чай.
В периода на обостряне на заболявания на стомашно-чревния тракт е нежелателно да се яде свежи зеленчуции плодове.
Лекарят ме изплаши с фразата "елиминиране на хеликобактер". Фентъзи рисува белите стени на операционната зала, стерилни инструменти и хора с маски. Имам само! Или язва!
Какво очаква страдащия? Има ли смисъл да се страхуваме от думата "изкореняване" и да се подготвяме за операция?
Helicobacter pylori е микроорганизъм, който причинява ерозивни процеси в лигавиците на стомашно-чревния тракт.
е патоген, способен да живее и да се размножава в условията на агресивното съдържание на човешкия стомах.
Този микроорганизъм причинява ерозивни процеси в лигавиците на стомашно-чревния тракт. Методи за определяне на Helicobacter в тялото:
- Преглед и разпит на пациента
- стомах със събиране на съдържание за анализ
- Кръвни изследвания
- Имунологични изследвания
- дихателен тест
- PCR анализи
- Култури на стомашно съдържимо
- След като потвърди наличието на патоген, лекарят трябва да предприеме стъпки за отстраняване на патогена.
Ерадикацията е медицински термин, който обозначава набор от мерки, насочени към унищожаване на инфекцията и създаване на благоприятни условия за. Най-просто казано, това е качествено лечение на инфекцията с Helicobacter pylori.
За първи път техниката на "изкореняване" е тествана от Бери Маршал. Ученият провокира в себе си възпалителен процесв стомаха чрез изпиване на изолираната култура на Helicobacter pylori. За лечение Б. Маршал използва комбинация от метронидазол и субцитрат.
Схемите за лечение на инфекция с Helicobacter pylori са разработени и внедрени в медицинска практикав продължение на 30 години.
- Положителен резултат при 80% от пациентите
- Продължителността на активната терапия е не повече от 14 дни
- Използването на нетоксични
- Не повече от 10-15% от пациентите изпитват странични ефекти
- Интензивността на страничните ефекти не трябва да бъде такава, че да спре лечението.
- Ниска лекарствена резистентност на Helicobacter pylori
- Лекота на употреба на лекарства
- Ниска честота на приема на лекарства. Използването на лекарства с продължително действие
- Взаимозаменяемост на лекарствата в различни схеми на лечение
Ефективност на разходите за лечение

В метода за лечение на Helicobacter pylori са разработени 2 линии на ерадикация.
По метода "Маастрихт-IV" са разработени 2 линии за ерадикация на Helicobacter pylori. Според препоръките на лекарите лечението започва по схеми от първа линия.
Ако не настъпи подобрение, тогава на пациентите се предписват лекарства от втората линия на ерадикация.
При кървене от язва започват да се прилагат мерки за "изкореняване" след възстановяване на храненето през устата. Контролът на лечението се извършва един месец след края на курса на "ликвидация" на Helicobacter pylori.
Първата линия на "изкореняване"
Тази схема се нарича още „трикомпонентна линия“, тъй като по време на лечението се предписват 3 основни лекарства. Схема №1:
- Инхибитори на протонната помпа - омепразол, рабепрозол и аналози - за намаляване на секрецията на солна киселина. Продължителността на приема е 7 дни.
- Антибиотик кларитромицин - 7 дни.
- Антибактериално средство по избор на лекар - метронидазол, трихопол, тинидазол, нифурател - 7 дни.
Продължителността на приема може да бъде увеличена от 10 дни до 2 седмици, в зависимост от състоянието на пациента, реакцията на организма към лечението и поносимостта на лекарството.
Схема № 2 се използва при потвърдена атрофия на лигавиците на стомашно-чревния тракт. Не се предписват инхибитори на протонната помпа или други лекарства, които намаляват секрецията:
- Амоксицилин
- Кларитромицин или нифурател
- Бисмутов дицитрат
Продължителността на лечението по схема No2 е от 10 до 14 дни в зависимост от състоянието на пациента. Схема № 3 е предназначена за пациенти в напреднала възраст. За тази техника са разработени 2 варианта - 3a и 3b:
- Амоксицилин
- Кларитромицин
- Бисмутови препарати
Лечението по схема 3а се провежда в продължение на 14 дни. Схема 3б изисква по-дълъг курс - 4 седмици. За да се избегне пристрастяването на патогена към лекарството, се използва "последователна терапия". Състои се в разпределяне на приема на лекарства във времето:
- дни 1-5 - инхибитори на протонната помпа и амоксицилин
- 6-10 дни - клариромицин и трихопол
Втората линия на "изкореняване"

Тетрациклинът е антибиотик, използван във втората линия на ерадикация.
Схемите за ерадикация от втора линия се използват, когато лекарствата от първа линия не реагират. За да се отървете от Helicobacter pylori, се използват 4 лекарствени вещества. Схема №1:
- Инхибитори на протонната помпа или блокери на допаминовите рецептори
- Антибиотик "тетрациклин"
- Метронидазол или трихопол
- Бисмутови препарати
Схема № 2:
- инхибитори на протонната помпа
- Амоксицилин
- Бисмутови препарати
- Нитрофурани - или фуразолидон
Схема №3:
- инхибитори на протонната помпа
- Амоксицилин
- Бисмутови препарати
- Рифаксимин е широкоспектърен антибиотик.
Всички схеми "втора линия" са предназначени за лечение в рамките на 10-14 дни. Ако терапията не даде положителен резултат, тогава се разработват схемите на "третата линия".
За да се изберат лекарства, се извършват бактериологични изследвания, определя се чувствителността на Helicobacter към различни антибиотици.
Всички схеми на лечение се допълват антихистамини, витаминни комплекси, успокоителни в таблетна или инжекционна форма.
Ще научите и за лечението на Helicobacter pylori от видеоклипа:
Ерадикация на Helicobacter с прополис

Воден разтвор на прополис е отличен в борбата с Helicobacter pylori.
В момента прополисовата терапия не е включена в официалните схеми за ерадикация. Изследователите настояват за неговата ефективност. Схемата изглежда така:
- Воден разтвор на прополис с масова част на активното вещество 25-30% перорално 3 пъти на ден преди хранене
- в масло - 2 пъти на ден
- Лекарството "омепразол" в стандартна доза
- Продължителността на курса на лечение варира от 2 до 4 седмици.
Унищожаване на Helicobacter с народни средства

Отвара от ленено семе народен лекпри лечението на Helicobacter pylori.
Билковите лекарства се използват широко при лечението на инфекция с Helicobacter pylori. Много от тях са включени в курсове по традиционна медицина и се предписват от лекар. Какво може да се използва по време на лечението:
- Отвара от ленено семе - приготвена по класическа технология - за 1 чаена лъжичка суровина 250 ml вряща вода. Залейте и оставете за 2 часа. Вземете лигава инфузия заедно с набъбнало семе. Ленът има обгръщащ ефект върху вътрешната лигавица на стомаха, предотвратява дразненето на местата на ерозия със солна киселина и насърчава тяхното заздравяване.
- Отвара от лайка и бял равнец, масло от морски зърнастец - имат противовъзпалителни и ранозаздравяващи ефекти.
- Не използвайте агресивни храни и сокове. Чесънът и лукът, въпреки че са мощни антисептични продукти, са забранени при ерозивни процеси в стомашно-чревния тракт.
Не предписвайте билкови лекарства за себе си, за други, без да се консултирате с вашия лекар.
Независимостта по време на "изкореняването" на Helicobacter може да доведе до перфорация на стомаха или.
Хранене при лечение на инфекция с Helicobacter pylori

Правилното хранене е ключът към успешното лечение на язвата.
Правилното хранене е ключът към успешното лечение на язва и др. Специализирана диета се налага само при перфорация на язва или кървене от стомаха.
В други случаи е достатъчно да се придържате към принципите на здравословното хранене. Съдовете трябва да са на умерена температура. Не се допускат горещи и прекалено студени храни. Трябва да се откажете от:
- Тютюн
- пържени храни
- Сурови зеленчуци и плодове по време на обостряне
- Мазни бульони и ястия на тяхна основа
- мазна риба
- Пушено месо, включително колбаси и пушени сирена
- Консервиране, включително домашно приготвени зеленчуци
- Люти подправки - оцет
- Подправки - черен пипер, смеси с къри
- гъби
- Силно кафе и чай
- Торти, мъфини, други сладкиши
Какво трябва да има на масата:
- Супи с ниско съдържание на мазнини
- Само бял хляб, крекерите са по-добри домашно готвене
- , речна риба
- Всяка паста без пикантни и мазни сосове
- Каши на вода и мляко
- Зеленчуци - цвекло, моркови, лук и чесън само варени
- Горски плодове и плодове - за предпочитане варени
- Желе от плодове и мляко
- Слаб чай
- Превантивни действия
Инфекциите са по-лесни за избягване, отколкото за лечение. Преди контакт с патогена трябва да се спазват профилактични мерки. Но дори и след лечението на Helicobacter pylori, ще трябва да се грижите за себе си, за да избегнете повторна поява на инфекция. Какво можете да направите сами:
- Намалете физическия контакт с непознати
- забрави за лоши навици. Алкохолът и цигарите вече са забранени за вас
- Четка за зъби и червило – твои и само твои. Не споделяйте тези елементи с други
- Измийте ръцете си преди хранене
- Подлагайте се на профилактични прегледи от гастроентеролог след лечението
- Не се самолекувайте и се консултирайте с лекар при първите признаци на заболяване
Стомашно-чревната система е деликатна група от органи и инфекциите са повсеместни. Освен това много от тях са развили имунитет към много лекарства. Грижете се за себе си, мислете какво слагате в собствената си уста и няма да ви се налага да се запознавате с термина „изкореняване” и да приемате лекарства за потискане на Helicobacter pylori.
Кажи на приятелите си!Кажете на приятелите си за тази статия във вашия любим социална мрежаизползване на социални бутони. Благодаря ти!
Helicobacter pylori(лат. ) е спирална грам-отрицателна микроаерофилна бактерия, която инфектира лигавицата на стомаха и дванадесетопръстника. Понякога се нарича Helicobacter pylori(виж Цимерман Я.С.).
Хеликобактер пилори погрешни схващания
Често при откриване , пациентите започват да се тревожат за тяхната ерадикация (унищожаване). Самото присъствие в стомашно-чревния тракт не е причина за незабавна терапия с антибиотици или други средства. В Русия броят на превозвачите достига до 70% от населението и по-голямата част от тях не страдат от никакви заболявания на стомашно-чревния тракт. Процедурата за ерадикация включва прием на два антибиотика (например кларитромицин и амоксицилин). Пациенти със свръхчувствителност към антибиотици могат да получат алергични реакции, вариращи от диария, свързана с антибиотици (което не е тежко заболяване) до псевдомембранозен колит, който е малко вероятно да се появи, но има висок процент на смъртност. В допълнение, приемът на антибиотици влияе негативно на "приятелската" чревна микрофлора, пикочните пътища и допринася за развитието на резистентност към този вид антибиотици. Има данни, че след успешна ерадикация през следващите няколко години най-често се наблюдава реинфекция на стомашната лигавица, която след 3 години е 32 ± 11%, след 5 години - 82–87%, а след 7 години - 90,9% (Zimmerman Ya.S.).Докато болката не се прояви, хеликобактериозата не трябва да се лекува. Освен това при деца под осемгодишна възраст ерадикационната терапия обикновено не се препоръчва, тъй като техният имунитет все още не е формиран, антитела към не се произвеждат. Ако извършат ерадикация преди 8-годишна възраст, след един ден, след кратък разговор с други деца, тези бактерии ще „грабнат“ (P.L. Shcherbakov).
изкореняване може да се препоръча за намаляване на риска от развитие на рак на стомаха. Известно е, че най-малко 90% от случаите на рак на стомаха са свързани с инфекция с H. pylori (Starostin B.D.).
 |
 |
 |
| от експериментално моноинфектирани мишки (A), човешка стомашна лигавица (B) и култивирани върху агарово блюдо (C). И двете изолирани от експериментално заразени мишки и човешки биопсии, повърхността е грапава и камшичетата са склонни да се слепват. С изключение на кокоидната форма, морфологията е относително добре запазена в култура върху агар (C). Скала = 1 µm. Източник: Stoffel M.H. et al. Разграничаване на стомашен Helicobacter spp. в хора и домашни любимци чрез сканираща електронна микроскопия / януари 2001 г. DOI: 10.1046/j.1523-5378.2000.00036.x. Blackwell Science, 1083-4389/00/232-239. Inc. Том 5 брой 4 2000г. | ||
Вирулентни фактори на Helicobacter pylori
Известни са няколко фактора на вирулентност популират и след това продължават да съществуват в организма гостоприемник (Скворцов В.В., Скворцова Е.М.).- Flagella позволяват се движат в стомашния сок и слузния слой.
- е в състояние да се прикрепи към плазмолемата на стомашните епителни клетки и да разруши компонентите на цитоскелета на тези клетки.
- произвежда уреаза и каталаза. Уреазата разгражда съдържащата се в стомашния сок урея, което повишава рН на непосредствената среда на микроба и го предпазва от бактерицидното действие на киселата среда на стомаха.
- способни да потискат някои имунни реакции, по-специално фагоцитоза.
- произвежда адхезини, които насърчават адхезията на бактериите към епителните клетки и възпрепятстват тяхната фагоцитоза от полиморфонуклеарни левкоцити.
Дуоденална язва, свързана с Helicobacter pylori
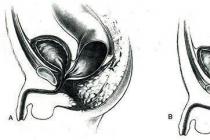
Основно местообитание е лигавицата на антралната част на стомаха, засегната от възпалителен и атрофичен процес - гастрит, свързан с . За развитието на язва на дванадесетопръстника, свързана с , е необходимо да има зони на стомашна метаплазия в лигавицата на дванадесетопръстника, което от своя страна е свързано с повишаване на киселинността на дванадесетопръстника. По този начин, язва на дванадесетопръстника, свързана с и дуоденит винаги се развиват на фона на киселинно-пептична агресия в дванадесетопръстника, т.е. същевременно те са и киселинно-зависима патология. В същото време най-важният фактор за хиперсекрецията на солна киселина в стомаха е директният ефект върху секреторния процес чрез прекомерно алкализиране на антралната част на стомаха от продуктите на хидролизата на урея от уреаза, произведена от . Резултатът от прекомерно алкализацията е хипергастринемия, която от своя страна води до хиперпродукция на солна киселина. Нарушения в регулацията на производството на киселина, свързани с гастритът също се причинява от процеса на специфично възпаление и неговите медиатори (цитокини и епидермални растежни фактори), синтезирани в лигавицата на антрума в отговор на инфекция , особено изразено при цитотоксичните щамове. Тези щамове могат не само да причинят изразено възпаление в стомаха, но и да допринесат за развитието на деструктивни процеси - язва, включително в дванадесетопръстника в области на стомашна метаплазия. Това се улеснява от агресивни фактори на дуоденалната среда, намаляване на защитните свойства на лигавичната бариера, нарушение на микроциркулацията (включително поради ), наследствена предразположеност. Всички тези процеси водят до появата на язва (Maev I.V., Samsonov A.A.).
алкализацията е хипергастринемия, която от своя страна води до хиперпродукция на солна киселина. Нарушения в регулацията на производството на киселина, свързани с гастритът също се причинява от процеса на специфично възпаление и неговите медиатори (цитокини и епидермални растежни фактори), синтезирани в лигавицата на антрума в отговор на инфекция , особено изразено при цитотоксичните щамове. Тези щамове могат не само да причинят изразено възпаление в стомаха, но и да допринесат за развитието на деструктивни процеси - язва, включително в дванадесетопръстника в области на стомашна метаплазия. Това се улеснява от агресивни фактори на дуоденалната среда, намаляване на защитните свойства на лигавичната бариера, нарушение на микроциркулацията (включително поради ), наследствена предразположеност. Всички тези процеси водят до появата на язва (Maev I.V., Samsonov A.A.). Схеми за ерадикация на Helicobacter pylori
Световната здравна организация към активните лекарства във връзка с назначени са метронидазол, тинидазол, колоиден бисмутов субцитрат, кларитромицин, амоксицилин и тетрациклин (Podgorbunskikh E.I., Maev I.V., Isakov V.A.).
изкореняване не винаги достига целта. Много широкото разпространение и злоупотребата с обичайните антибактериални средства доведе до повишена резистентност към тях. . Фигурата вдясно (взета от статията на Белоусова Ю.Б., Карпов О.И., Белоусов Д.Ю. и Бекетов А.С.) показва динамиката на резистентност към щамове метронидазол, кларитромицин и амоксицилин изолиран от възрастни (отгоре) и от деца (отдолу). Признава се, че в различни странисвят (различни региони), препоръчително е да използвате различни схеми. Следват препоръки за изкореняване , посочени в Стандартите за диагностика и лечение на киселинно-зависими и свързани с Helicobacter pylori заболявания, приети от Научното дружество на гастроентеролозите на Русия през 2010 г. Изборът на схема за ликвидиране зависи от наличието на индивидуална непоносимост към определени лекарства от пациенти, както и чувствителността на щамовете към тези лекарства. Използването на кларитромицин в схеми за ерадикация е възможно само в региони, където резистентността към него е по-малка от 15-20%. В райони с резистентност над 20%, използването му е препоръчително само след определяне на чувствителността към кларитромицин чрез бактериологичен метод или метод на полимеразна верижна реакция.

В Русия няма пълномащабни проучвания, които да установят нивото на разпространение на щамове, резистентни към кларитромицин H. pylori. Въпреки това има няколко местни изследвания, във всяко от които се установява в терминологията на Маастрихт IV ниско нивосъпротивление и въз основа на това в руски условия най-вероятно е по-подходящо да се използва лявата страна на схемата, маркирана в зелено.
Професионални медицински публикации за заболявания, свързани с Helicobacter pylori
- Ивашкин В.Т., Маев И.В., Лапина Т.Л. и др.. Клинични насоки на Руската гастроентерологична асоциация за диагностика и лечение на инфекция с Helicobacter pylori при възрастни // RJGGK. 2018. № 28 (1). стр. 55–77.
- Ивашкин В.Т., Маев И.В., Лапина Т.Л., Шептулин А.А., Трухманов А.С., Абдулхаков Р.А. и др.. Лечение на инфекция с Helicobacter pylori: основно течение и иновации // Roszhurn gastroenterol hepatol coloproctol. 2017. № 27 (4). стр. 4-21.
- Стандарти за диагностика и лечение на киселинно-зависими и свързани с Helicobacter pylori заболявания (Пето Московско споразумение) // XIII конгрес NOGR. 12 март 2013 г
- Стандарти за диагностика и лечение на киселинно-зависими и свързани с Helicobacter pylori заболявания (четвърто Московско споразумение) / Методически препоръки № 37 на Московския градски отдел по здравеопазване. – М.: ЦНИИГ, 2010. – 12 с.
- Zimmerman Ya.S. Пептична язва: критичен анализ на текущото състояние на проблема // Експериментална и клинична гастроентерология. - 2018. - 149 (1). стр. 80–89.
- Корниенко Е.А., Паролова Н.И. Антибиотична резистентност на Helicobacter pylori при деца и избор на терапия // Въпроси на съвременната педиатрия. - 2006. - Том 5. - № 5. - Стр. 46–50.
- Цимерман Я.С. Проблемът с нарастващата резистентност на микроорганизмите към антибиотична терапия и перспективите за ерадикация на инфекцията с Helicobacter pylori / В книгата: Нерешени и противоречиви проблеми на съвременната гастроентерология. - М.: MEDpress-inform, 2013. P.147-166.
- Диагностика и лечение на инфекция с Helicobacter pylori - доклад от помирителната конференция Маастрихт IV / Флоренция // Бюлетин на практически лекар. Специален брой 1. 2012. С. 6-22.
- Исаков В.А. Диагностика и лечение на инфекция, причинена от Helicobacter pylori: IV споразумение от Маастрихт / Нови препоръки за диагностика и лечение на инфекция с H. Pylori - Маастрихт IV (Флоренция). Най-добра клинична практика. Руско издание. 2012. Брой 2. S.4-23.
- Маев И.В., Самсонов А.А., Андреев Д.Н., Кочетов С.А., Андреев Н.Г., Дичева Д.Т. Съвременни аспекти на диагностиката и лечението на инфекция с Helicobacter pylori // Медицински съвет. 2012. № 8. В. 10–19.
- Ракитин Б.В. Информация за помирителната конференция за диагностика и лечение на инфекция с Helicobacter pylori "Маастрихт V" от доклада на М. Лей на 42-та научна сесия на Централния изследователски институт по човешки ресурси, 2-3 март 2016 г.
- Маев И.В., Рапопорт С.И., Гречушников В.Б., Самсонов А.А., Сакович Л.В., Афонин Б.В., Айвазова Р.А. Диагностично значение на дихателните тестове при диагностицирането на инфекция с Helicobacter pylori // Клинична медицина. 2013. № 2. С. 29–33.
- Казюлин А.Н., Парцвания-Виноградова Е.В., Дичева Д.Т. и др.. Оптимизиране на анти-Helicobacter терапия в съвременната клинична практика // Consilium medicum. - 2016. - № 8. - Том 18. С. 32-36.
- Malfertheiner P, Megraud F, Morain CAO, Gisbert JP, Kuipers EJ, Axon AT, Bazzoli F, Gasbarrini A et al. Управление на инфекцията с Helicobacter pylori - консенсусният доклад от Маастрихт V/Флоренция // Gut 2016; 0: 1–25. doi:10.1136/gutjnl-2016-312288.
- Старостин Б.Д. Лечение на инфекция с Helicobacter pylori - Консенсусен доклад от Маастрихт V/Флоренция (превод с коментари) // Гастроентерология на Санкт Петербург. 2017 г.; (1): 2-22.
- Маев И.В., Андреев Д.Н., Дичева Д.Т. Диагностика и лечение на Helicobacter pilory инфекция. Разпоредби на Консенсуса Маастрихт V (2015) // Архив на вътрешната медицина. Клинични насоки. - № 2. - 2017. С. 85-94.
- Оганезова И.А., Авалуева Е.Б. Helicobacter pylori-отрицателна пептична язва: исторически факти и съвременни реалности. Фарматека. 2017 г.; Гастроентерология/Хепатология:16-20.
Ерадикация на Helicobacter pylori при бременни и кърмещи майки
изкореняване Helicobacter pyloriсъгласно Маастрихтския консенсус II-2000 и III-2005 не се провежда при бременни жени. Решаване на проблема с изкореняването Helicobacter pyloriсе поставя след раждането и края на периода на кърмене (Ребров Б.А., Комарова Е.Б.).Разпространението на Helicobacter pylori в различни страни и в Русия
Според Световната гастроентерологична организация ( в развиващите се страни, 2010 г., WGO) повече от половината от световното население са носители ), като нивата на инфекция варират значително между и в рамките на страните. Като цяло инфекцията се увеличава с възрастта. В развиващите се страни, инфекция значително по-изразени при младите хора, отколкото в развитите страни. WGO дава следните цифри:
| Държавен регион) | Възрастови групи | Честота на инфекцията |
| Европа | ||
| Източна Европа | възрастни | 70 % |
| Западна Европа | възрастни | 30-50 % |
| Албания | 16-64 | 70,7 % |
| България | 1-17 | 61,7 % |
| чешки | 5-100 | 42,1 % |
| Естония | 25-50 | 69 % |
| Германия | 50-74 | 48,8 % |
| Исландия | 25-50 | 36 % |
| Холандия | 2-4 | 1,2 % |
| Сърбия | 7-18 | 36,4 % |
| Швеция | 25-50 | 11 % |
|
Северна Америка |
||
| Канада | 5-18 | 7,1 % |
| Канада | 50-80 | 23,1 % |
| САЩ и Канада | възрастни | 30 % |
|
Азия |
||
| Сибир | 5 | 30 % |
| Сибир | 15-20 | 63 % |
| Сибир | възрастни | 85 % |
| Бангладеш | възрастни | > 90 % |
| Индия | 0-4 | 22 % |
| Индия | 10-19 | 87 % |
| Индия | възрастни | 88 % |
| Япония | възрастни | 55-70 % |
|
Австралия и Океания |
||
| Австралия | възрастни | 20 % |
Причината за различни инфекции може да бъде социално-икономическата разлика между популациите. Инфекция възниква главно по орално-орален или фекално-орален път. Липсата на канализация, безопасна питейна вода, елементарна хигиена и ограничена диета и големи популации може да играят роля за високото разпространение на инфекцията.
Русия е една от страните с много високо разпространение на инфекцията с Helicobacter pylori. В някои региони, например в Източен Сибир, тази цифра надхвърля 90% както в монголоидното, така и в кавказкото население. В Москва инфекция По-долу. Според Централния изследователски институт по гастроентерология около 60% от жителите на Източния административен окръг на Москва са носители на Helicobacter pylori. Въпреки че в определени групи от населението Helicobacter е по-често срещан. По-специално сред работниците на промишлените предприятия в Москва заразени 88 % (
E. A. J. Rose и R. W. M. Holst
Съвременни тенденции в ерадикацията на Helicobacter pylori при пептична язва
Академичен медицински център, Отделение по гастроентерология и хепатология, Амстердам, Холандия
Фармакологичното потискане на секрецията на стомашна киселина традиционно е най-рационалният подход за успешно заздравяване на язви. В същото време язвите, лекувани първоначално с антисекреторна терапия, са склонни да рецидивират след спиране на лечението. Тази тенденция ясно се променя след ерадикацията на Helicobacter pylori. Антимикробно лечение трябва да се прилага на всички пациенти с документирано стомашно и дуоденално заболяване, свързано с инфекция с H. pylori.
Оптималният терапевтичен режим за ерадикация на H. pylori все още не е окончателно определен. Използването на монотерапия и двойна терапия не дава възможност за постигане на ефективен резултат при повече от 90% от пациентите. Базираната на бисмут триплетна терапия (бисмут, тетрациклин и метронидазол) е много ефективна, когато щамът H. pylori е чувствителен към метронидазол и пациентът е на режим на лечение. Често обаче има странични ефекти. Триплетната терапия, състояща се от омепразол и 2 антимикробни средства (кларитромицин и/или амоксицилин и/или метронидазол) и квадруплетната терапия (базирана на бисмут триплетна терапия плюс омепразол) са много ефективни и съпричастността на пациентите се подобрява поради по-кратките времена на лечение. курс (1 седмица). ). Според предварителните данни, ефективността на метода на лечение не се влияе от резистентност към имидазол.
Ерадикацията на H. pylori предотвратява усложнения и рецидиви на пептична язва и е рентабилна. ефективен методизбор пред дългосрочна терапия за потискане на киселината.
Сега е общоприето, че Helicobacter pylori е основният патологичен фактор, допринасящ за появата на гастрит и е силно свързан с пептична язва. Почти всички пациенти с дуоденална язва имат гастрит, индуциран от H. pylori. Връзката между H. pylori инфекцията и стомашната язва не е много по-малка, тъй като 80 от 100% от пациентите с нестероидни противовъзпалителни лекарства (NSAID) стомашни язви са H. pylori-положителни. Въпреки това, малка част от хората, заразени с H. pylori, развиват пептични язви. В тази връзка е очевидно, че вариабилността на щамовете, факторите, свързани с макроорганизма и т.н., също трябва да играят важна роля в патогенезата на пептичната язва.
При значителен процент от пациентите с пептична язва, не само на стомаха, но и на дванадесетопръстника, причината за язвата е аспирин или други НСПВС. Предполага се причинно-следствена връзка на НСПВС с язвата в случаите, когато гастритът не се открива хистологично в околната лигавица.
Въпреки това, ако възникне асоцииран с H. pylori гастрит, НСПВС могат да бъдат един от взаимодействащите фактори в патогенезата на улцерацията. Не е известно ясно взаимодействие между H. pylori и НСПВС, като най-често срещаните фактори в патогенезата на пептичната язва.
Въпреки че H. pylori инфекцията и НСПВС са "неудобни партньори" при пептична язва, предварителните проучвания показват, че ерадикацията на H. pylori няма ефект върху заздравяването или рецидивите на свързаната с НСПВС пептична язва. В същото време пациентите, които са H. pylori-положителни, особено пушачите, са по-склонни да развият стомашна язва по време на лечение с НСПВС.
Преоткриването на H. pylori оказа голямо влияние върху разбирането ни за патогенезата и лечението на пептичната язва. Тази статия представя основните насоки за ерадикация на H. pylori при пептична язва, която не е свързана нито със синдрома на Zollinger-Ellison, нито с НСПВС.
1. Показания за антихеликобактерна терапия при пептична язва
Международната работна група, която се срещна за първи път на Световния конгрес по гастроентерология в Сидни през 1990 г. и отново на Европейския конгрес в Атина през 1992 г., условно изрази желание лечението за ерадикация на H. pylori да се провежда при пациенти с тежка или лека пептична язва заболявания на дванадесетопръстника.
През 1994 г. на конференцията на Националните институти по здравеопазване беше заключено, че антимикробната терапия трябва да се прилага на всички пациенти с документирани стомашни и дуоденални язви, свързани с H. pylori, както и на пациенти с пептична язва, проявена по време на приема на НСПВС , включително ако язвата е диагностицирана за първи път. Това желание се основава на доклади от редица страни, показващи, че ликвидирането на H. pylori води до по-бързо заздравяване на язви, по-ниски нива на рецидиви и намалена заболеваемост.
Преди да лекува пептична язва с антихеликобактерни методи, лекарят трябва поне веднъж да документира наличието на язва. Понастоящем ендоскопията се използва за оценка на диспептичните симптоми. Ако се открие стомашна язва, трябва да се направят биопсии за по-нататъшно хистологично изследване, за да се изключи злокачествено заболяване. По време на ендоскопия може да се извърши и биопсия на лигавицата. Това прави възможно откриването на H. pylori инфекция при 70 от 90% от пациентите със стомашни язви и при > 95% от пациентите с дуоденални язви.
Особено при стомашни язви, H. pylori трябва да бъде открит, преди лекар да предпише антибиотично лечение.
Що се отнася до язви на дванадесетопръстника, както и при тези пациенти, които имат индикации за анамнеза за дуоденална язва, се обсъжда въпросът за необходимостта от идентифициране на H. pylori, тъй като в действителност има 100% връзка с микроорганизма.
Мукозната биопсична култура традиционно се счита за "златен стандарт", но обикновено се използва само в изследователски условия и е най-малко чувствителният диагностичен тест ( положителен тестот 85 до 95%). Същевременно предимство е възможността за провеждане на тест за антимикробна чувствителност. Това може да бъде много полезно в случай на предишни неуспешни ерадикации. При липса на проби от култура, може да се извърши хистология или бърз уреазен тест за откриване на H. pylori с чувствителност и специфичност съответно 90% и 95%.
Ако не е налична ендоскопия, H. pylori може да бъде открит неинвазивно с 13C- или 14C-белязан дихателен тест с урея или серологичен тест. Разбира се, положителният тест не потвърждава диагнозата пептична язва, но тези тестове могат да се използват, например, при пациенти, които са имали документирана пептична язва в миналото и в момента нямат симптоми на поддържаща терапия с H2-хистаминов рецептор блокери, ако ще провеждат антихеликобактерно лечение. За съжаление, дихателният тест все още не е достатъчно достъпен за диагностициране на инфекция с H. pylori, но се надяваме, че ще стане достъпен, особено за потвърждаване на успешното лечение на H. pylori.
Серологичните тестове могат също да се използват за откриване на H. pylori. Най-широко използваният метод е ензимно-свързаният имуносорбентен анализ (ELISA), който е рентабилен, има висока чувствителност и специфичност. Въпреки това, този неинвазивен тест открива само инфекция с H. pylori и не открива активна пептична язва. В същото време серологичните тестове могат да се използват като контрол на провежданото анти-Helicobacter лечение. Капка, съдържаща поне 50% IgG антитела в титър за период от 3 до 6 месеца, може точно да потвърди ерадикацията на H. pylori без необходимост от инвазивни диагностични тестове.
2. Ерадикация на H. pylori
H. pylori е силно чувствителен към редица антибиотици in vitro, въпреки че in vivo ефикасността често е по-малко обнадеждаваща. Използвани са много схеми на лечение, в които са комбинирани от 2 до 4 лекарства. Много често лечения, които са много ефективни в един център, се оказват неефективни, когато се възпроизвеждат в други институции. Понякога това може да се обясни с недостатъчно точни методи за откриване, малък размер на пробите или неспазване на режима на пациента. Освен това резистентността към антибиотици, особено към метронидазол и вероятно в бъдеще и към кларитромицин, може да обясни разликите в резултатите от редица публикувани проучвания.
Идеалният антимикробен агент трябва да има тесен антимикробен спектър, да бъде стабилен и активен при киселинно рН (в стомаха), както и при неутрално рН (в подлежащите компартменти и в лигавичния слой), а също така трябва да навлиза в стомашната лигавица в активна форма , прониквайки в лигавичния слой или от лумена, или през собствената му мембрана. Комбинацията от лекарства трябва да бъде проста, високоефективна, евтина и без странични ефекти, докато резистентността към антимикробни агенти не трябва да се повишава. За съжаление, такава комбинация от лекарства все още не е открита, въпреки че изследователите са близо до целта.
3. Предложени лекарствени комбинации
Монотерапия
Монотерапията с бисмутови съединения или антимикробни средства не е много ефективна. При монотерапия с амоксицилин или бисмутови препарати ерадикацията на H. pylori може да бъде постигната в не повече от 15-20% от случаите.
Clarithromycin се оказа най-ефективната монотерапия, като степента на ерадикация е постигната при малък брой пациенти между 15% и 54%. Но антимикробната монотерапия с нитроимидазоли или макролиди повишава риска от развитие на резистентност. В тази връзка монотерапията не трябва да се използва за ерадикация на H. pylori.
Двойна терапия
От друга страна, двойната терапия е много атрактивна и перспективна. Комбинацията от бисмутови съединения с антимикробно лекарство (амоксицилин, кларитромицин) насърчава ерадикацията на H. pylori в 40-60% от случаите. Комбинацията от бисмутово съединение с имидазол (метронидазол, тинидазол) е ефективна, но до голяма степен зависи от чувствителността към имидазол (Таблица 1).
Съкращения: KVS - трикалиев бисмутов дицитрат (колоиден бисмутов субцитрат); (Res.) Ќ устойчив на имидазол, (Sen.) Ќ чувствителен на имидазол.
В проучване на Goodwin et al. ерадикация на H. pylori е постигната при 91% от пациентите, чувствителни към тинидазол, но само при 20% от пациентите, резистентни към това лекарство. Преди да се предпише имидазол, е необходимо да се определи чувствителността на пациента към него, особено ако има високо разпространение на локална резистентност (обикновено причинена от нерационалното използване на тези съединения за лечение на редица други инфекции). Във Франция щамовете, изследвани в различни лаборатории, разкриха зловещи висок процент(60%) резистентност към H. pylori нитроимидазоли. Понастоящем резистентността към кларитромицин е необичайна (по-малко от 5%). Въпреки че във Франция, където това лекарство се използва по-често, резистентност се наблюдава в 9,8% от случаите.
Съобщава се, че инхибиторите на протонната помпа (PPI) като омепразол в комбинация с амоксицилин или кларитромицин насърчават високи нива на ерадикация на H. pylori (Таблица 1). Едно от предимствата на използването на комбинацията омепразол-амоксицилин е, че потенциалната резистентност към имидазол е без значение, тъй като H. pylori винаги е чувствителен към амоксицилин. За съжаление ефективността на антибиотиците е по-малка при пушачи, отколкото при непушачи. Според проучване на Unge et al., ерадикация на H. pylori с двойно лечение с омепразол + амоксицилин е постигната само при 33% от пушачите в сравнение с 88% при непушачите.
Остава неясно дали PPIs имат директен анти-Helicobacter ефект in vivo или дали проявяват антибактериална активност индиректно чрез мощно инхибиране на производството на киселина. Вероятно по-високата ефикасност на редица антибиотици при неутрално pH обяснява ефективността на PPI в комбинация с тези антимикробни средства. Промяната в характера на колонизацията на H. pylori от антрума към тялото на стомаха и тенденцията на микроба да мигрира от повърхността на стомаха в по-дълбоките слоеве на стомашните ями може да доведе до аналитични грешки, което обяснява някои противоречиви литературни данни за ефективността на комбинацията от ИПП и антимикробни средства за ерадикацията на H. pylori. В повечето проучвания след лечението се вземат само антрални биопсии и по този начин могат да се получат фалшиво-отрицателни културни и хистопатологични резултати. В допълнение, свръхрастежът на редица други бактерии по същото време, когато пациентът получава лечение с ИПП, може да доведе до фалшиво отрицателни култури на H. pylori.
Оптимални резултати се получават, когато омепразол се прилага два пъти дневно и се комбинира с антибиотик в продължение на най-малко 2 седмици, което води до степен на ерадикация на H. pylori между 24 и 93%. Ако PPI се използва в рамките на седмица(и) преди започване на амоксицилин, ефективността се намалява.
Комбинацията от омепразол и кларитромицин също е ефективна. Кларитромицинът има теоретични предимства пред другите макролиди поради киселинна стабилност и ниска рН разтворимост. За разлика от други макролиди, той е концентриран в стомашната лигавица и това вероятно обяснява неговата ерадикационна ефективност на H. pylori от около 50%, дори когато се прилага като монотерапия. Комбинацията с омепразол се понася добре и насърчава ерадикацията на H. pylori при 61-72% от пациентите.
В бъдеще, ако кларитромицин се използва по-широко за други заболявания, ще се развие резистентност и ефективността ще намалее.
Триплетна терапия
Според публикуваните данни, комбинациите от три различни лекарства се оказват най-ефективни. Установено е, че един от най-ефективните режими за ерадикация на H. pylori е бисмутова сол с тетрациклин или амоксицилин в комбинация с имидазолово производно (метронидазол или тинидазол), което води до степен на ерадикация от около 90%. Тези режими изискват прием на голям брой таблетки, което затруднява внимателното им спазване, освен това чувствителността към имидазол също влияе върху резултатите (Таблица 2).
| Степента на ерадикация на Helicobacter pylori (триплетна терапия) | |
| Режим на лечение | Степен на изкореняване |
| PBC + тетрациклин (или амоксицилин) + метронидазол (или тинидазол) | 96а* 50 (Рез.), 85 (Сен.) 0 (Рез.), 71 (Сен.) 50 (Рез.), 98.4 (Сен.) 68 (Рез.), 93 (Сен.) |
| Ранитидин + амоксицилин + метронидазол | 89 |
| Омепразол + кларитромицин + тинидазол | 93,2 95 |
| Омепразол + кларитромицин + амоксицилин | 90 |
Съкращения: а* - чувствителността към имидазол не е тествана, но според литературата в изследваната популация се оказва много ниска; KVS - трикалиев бисмутов дицитрат (колоиден бисмутов субцитрат); (Res.) Ќ устойчив на имидазол, (Sen.) Ќ чувствителен на имидазол.
Един от недостатъците на триплетната терапия е високият процент на странични ефекти (20 до 50%). Те обикновено са леки и включват редки изпражнения, гадене, главоболие, усещане за парене в устата, обрив, замаяност или кандидоза. По-сериозните странични ефекти включват диария и псевдомембранозен колит.
В същото време, в едно проучване, проведено върху 100 пациенти, лекувани с трикалиев бисмутов дицитрат (колоиден бисмутов субцитрат) в доза от 480 mg / ден, тетрациклин 1000 mg / ден. и метронидазол 750 mg/ден. в рамките на 15 дни е показано, че ерадикацията на H. pylori е постигната при 93% от пациентите и само 3% от пациентите са били принудени да спрат лечението поради тежки странични ефекти (тежка диария, гадене с повръщане, тежък обрив). В прегледа на Ginstock беше изчислено, че страничните ефекти са причината за прекратяване на лечението, насочено към ерадикация при 8-12% от пациентите.
Адекватната информация за възможните нежелани реакции, избягването на съпътстващия прием на алкохол (етанол) и ограничаването на курса на лечение до 2 седмици вероятно ще подобри поносимостта на този тип триплетна терапия, както и ще повиши ефективността й при ерадикация на H. pylori. Курсът на лечение за една седмица е толкова ефективен, колкото и двуседмичен, но пациентите понасят лечението много по-добре.
Henchel и др. съобщават за 89% ерадикация на H. pylori след комбинация от ранитидин 300 mg през нощта в продължение на 6 до 10 седмици с амоксицилин 750 mg 3 пъти дневно и метронидазол 500 mg 3 пъти дневно през първите 10 дни. В литературата обаче има малко данни за такава комбинация и резистентността към имидазол може значително да повлияе на резултатите от този метод, ако се използва в други части на света, където такава резистентност е често срещана.
По-нови, по-окуражаващи и по-прости методи са използването на омепразол и 2 антимикробни средства като амоксицилин, метронидазол и/или кларитромицин. Тези комбинации са по-прости и по-добре поносими от оригиналната "триплетна" терапия.
Употребата на 20 mg омепразол веднъж или два пъти дневно, 250 mg кларитромицин два пъти дневно и 400 mg метронидазол 2 пъти дневно в продължение на 1 седмица води до ерадикация на H. pylori от 77 до 88%. Очевидно синергичното взаимодействие е в основата на тези отлични резултати. Амоксицилин 1 g два пъти дневно може да замени метронидазол в този нов триплетен режим без загуба на ефикасност. Теоретично амоксицилинът трябва да бъде предпочитан, ако пациентът има резистентност към метронидазол или е широко разпространен в популацията.
В същото време ефектът от резистентността към тинидазол върху резултата от лечението с комбинация от омепразол, имидазол (метронидазол или тинидазол) и/или амоксицилин и кларитромицин не е задълбочено проучен.
Въпреки това, според Bazzoli et al. от Италия, където резистентността към имидазол е широко разпространена, процентът на ерадикация на H. pylori все още е над 95% с омепразол. Бел и др. използва 2-седмичен режим на омепразол, амоксицилин и метронидазол. Те съобщават, че степента на ерадикация на H. pylori е 96,4% при щамове, чувствителни към имидазол.
Четворна терапия
Четворната терапия, която е комбинация от бисмутови съединения, тетрациклин (или амоксицилин), метронидазол и PPI, допълнително повишава ефективността на стандартната триплетна терапия (Таблица 3). Средно квадриплетната терапия е ефективна при 95% от пациентите. Дори намаляването на продължителността на лечението от 2 седмици на 1 седмица не повлия на ефективността на това лечение. В сравнение с бисмут-съдържащата триплетна терапия, добавянето на PPI води до увеличаване на степента на ерадикация до 97%. По-ранни доклади показват, че добавянето на омепразол може да преодолее резистентността към метронидазол чрез все още неизвестен механизъм.
| Степента на ерадикация на Helicobacter pylori (квадриплетна терапия) | ||
| Режим на лечение | Продължителност на лечението (в дни) | Степен на изкореняване |
| PBC + тетрациклин + метронидазол + фамотидин | 12 | 89а* |
| 12 | 97а* | |
| PBC + тетрациклин + метронидазол + омепразол | 7 | 98 |
| PBC + тетрациклин + метронидазол + циметидин (или ранитидин) | 7-14 | 94-95 |
| Бисмутов салицилат + тетрациклин + метронидазол + ранитидин | 14 | 84,2 |
Съкращения: a* - p=0.015; Да се
BC - трикалиев бисмутов дицитрат (колоиден бисмутов субцитрат).
Практически подходи и препоръки за лечение на H. pylori инфекция при пептична язва
Ерадикацията на H. pylori е до голяма степен показана при всички пациенти с пептична язва, тъй като води до по-бързо заздравяване на язвата, намалява честотата на рецидивите и намалява честотата на усложненията.
Лекарят има на разположение голям брой терапевтични схеми (Таблица 4), но идеалната комбинация от лекарства зависи от няколко фактора. Резултатът от анти-Helicobacter терапията до голяма степен зависи от естеството на чувствителността към имидазол / макролиди, както и от съответствието на пациента с режима на лечение. Амоксицилин не може да се използва при 5-10% от населението поради алергия към пеницилини. Понякога ерадикацията на H. pylori не се постига въпреки правилното придържане на пациента към режима на лечение и чувствителността на щама на H. pylori към използваните лекарства, това показва, че може да има други, все още неизвестни щамове, които водят до неуспешна ерадикация.
Съкращения: наддаване - 2 пъти на ден; tid -3 пъти на ден; лири - 4 пъти на ден.
Ние препоръчваме триплетна терапия на базата на бисмут, въпреки че ефикасността на лечението може да бъде значително повлияна от странични ефекти и наличието на резистентни към метронидазол щамове H. pylori. Триплетната и квадруплетната терапия с PPI може да бъде още по-ефективна, но ефектът от страничните ефекти и наличието на резистентни към метронидазол щамове H. pylori върху скоростта на излекуване все още не е установен.
Материалът е предоставен от представителството на Sanofi в Украйна
През 1985 г. в Australian Journal of Medicine учените Бари Маршал и Робин Уорън публикуват резултатите от своите експерименти, които показват, че инфекцията с Helicobacter pylori причинява гастрит. За откриването на ролята на този микроорганизъм в развитието на заболявания на храносмилателния тракт учените бяха наградени през 2005 г. Нобелова наградапо физиология и медицина. Оттогава минаха много години, а ролята и влиянието на H. pylori върху стомашно-чревния тракт продължава да се изучава активно. Основните въпроси, които вълнуват учените, включват следното: струва ли си да се унищожат бактериите, както и кой режим на антибиотично лечение е най-ефективен?
Заслужава ли си да се лекуват бактерии?
Въпреки че има противници на теорията, че Helicobacter pylori е основната причина за гастрит и стомашни язви, повечето лекари и изследователи настояват за ерадикацията (унищожаването) на този микроорганизъм.
Разпространението на човешката инфекция с Helicobacter pylori достига 50% в световен мащаб.
Helicobacter pylori е причина за повечето случаи на гастрит, пептична язва на стомаха и дванадесетопръстника
Според статистиката бактерията Helicobacter pylori е причина за повече от 90% от язвата на дванадесетопръстника и 70-80% от язвата на стомаха, повече от 90% от гастрита.
Ако попитате по-възрастните лекари, можете да разберете, че с въвеждането на лечение, основано на унищожаването на инфекцията, броят на усложненията, понякога изискващи травматични хирургични интервенции, е намалял няколко пъти.
Показания за ерадикация на Helicobacter pylori
Показания за бактериална ерадикация:
- язва на стомаха и/или дванадесетопръстника (активна или излекувана, усложнения на пептична язва);
- атрофичен гастрит;
- MALT-лимфом на стомаха;
- пациенти с рак на стомаха роднини от 1-ва степен;
- състояние след частично или след ендоскопско лечение поради неоплазма на стомаха (MALT-лимфом, аденом, рак);
- тежко възпаление, засягащо целия стомах;
- възпаление, ограничено главно до тялото на стомаха;
- интензивни атрофични промени;
Веднъж на всеки 5-6 години се събира конгрес на учени и лекари, който публикува препоръки за ерадикация на Helicobacter pylori. Те се наричат Маастрихтски консенсус. Последният подобен консенсус (четвърти) беше събран през 2010 г. във Флоренция, където между другото се обсъждаше колко трябва да се приема едно или друго лекарство.
- дългосрочно (повече от 1 година) лечение, което намалява секрецията на стомашна киселина;
- повишен рисков фактор за развитие: тютюнопушене в големи количества, интензивно излагане на прах, въглища, кварц, цимент и/или работа в мина;
- желанието на пациент, който се страхува да не се разболее от рак;
- диспепсия, която не е свързана с пептична язва (функционална диспепсия);
- недиагностицирана диспепсия (като част от стратегията "преглед и лечение");
- гастроезофагеална рефлуксна болест;
- предотвратяване на развитието на язви и техните усложнения преди или по време на продължително лечение с нестероидни противовъзпалителни средства;
- необяснима желязодефицитна анемия;
- първична имунна тромбоцитопенична пурпура;
- дефицит на витамин В12.
При наличие на тези индикации пациентът трябва да бъде прегледан. Ако се открие инфекция, трябва да се започне лечение.
Какви са режимите на лечение

Целта на ерадикацията е да се излекува заболяването, да се предотврати рецидив на пептична язва и да се намали рискът от развитие на рак на стомаха. При предписване на режим на лечение се взема предвид разпространението на резистентни към кларитромицин щамове на Helicobacter pylori в района на пребиваване на пациента, цените на лекарствата, алергичните и нежеланите реакции и лекотата на приемане на лекарства.
Оптималният режим за ерадикация на H. pylori трябва да бъде ≥95% успешен при пациенти, инфектирани с чувствителни бактериални щамове и ≥85% успешен при пациенти с резистентни щамове на микроорганизми. Желателно е тези лекарства да бъдат лесни за приемане, тогава пациентът ще бъде по-склонен към лечение.H. pylori, както всеки друг микроорганизъм, е развил резистентност към действието на антибактериални лекарства, което доведе до разработването на няколко метода на лечение.
Критериите за избор на конкретна схема са наличието на бактериална резистентност към кларитромицин в региона на пребиваване на пациента. Ако в страната резистентността на Helicobacter pylori към този антибиотик надвишава 15-20%, той не се използва в хода на лечението.
Всички схеми за ерадикация на H. pylori, в допълнение към антибактериалните средства, включват инхибитори на протонната помпа (PPI). Те инхибират производството на стомашна киселина и повишават киселинността в стомаха, създавайки неблагоприятни условияза живота на този микроорганизъм, като по този начин го убива Инхибиторите на протонната помпа включват омепразол, пантопразол, езомепразол, ланзопразол.
Галерия с инхибитори на протонната помпа (PPI)
 Пантопразол
Пантопразол 
 Ланзопразол
Ланзопразол  Омепразол
Омепразол
Лечение в страни с ниска резистентностз.pylori към кларитромицин (<15–20% штаммов)
Лечение от първа линия (класическа тройна терапия)
Първият ред включва:
- традиционна тройна терапия: за 7 дни PPI + кларитромицин + амоксицилин или метронидазол (при алергия към пеницилини). За повишаване на ефективността на лечението може да се обмисли удвояване на дозата на PPI и/или увеличаване на продължителността на лечението до 10-14 дни;
- бисмут-съдържаща четворна терапия (бисмутов субцитрат (субсалицилат) + тетрациклин хидрохлорид + метронидазол или тинидазол + PPI за 10-14 дни).
Втора линия
- четворна терапия, съдържаща бисмут (бисмутов субцитрат (субсалицилат) + тетрациклин хидрохлорид + метронидазол или тинидазол + PPI за 10-14 дни) - ако традиционната тройна терапия е била използвана като първа линия;
- тройна терапия на базата на левофлоксацин (левофлоксацин + амоксицилин + PPI за 10-14 дни).
трети ред
При неуспех на първите две линии на лечение се предписва индивидуална терапия въз основа на определяне на чувствителността на H. pylori култура, изолирана след стомашна биопсия, към антибактериални средства (най-често към clarithromycin и levofloxacin).
Ако H. pylori е чувствителен към кларитромицин, се препоръчва тройна терапия: амоксицилин + кларитромицин или тинидазол или метронидазол + PPI за 10-14 дни
Ако тя е чувствителна към левофлоксацин, се предписва следният списък от лекарства: левофлоксацин + PPI + амоксицилин за 14 дни.
Страни с висока бактериална устойчивосткъм кларитромицин (>15-20% от щамовете)
Първа линия терапия
- Бисмут-съдържаща четворна терапия (бисмутов субцитрат (субсалицилат) + тетрациклин хидрохлорид + метронидазол или тинидазол + PPI за 10-14 дни);
- последователна терапия (първите пет дни - PPI + амоксицилин; следващите 5 дни - PPI + кларитромицин + метронидазол или тинидазол); този режим не е показан за съпътстваща резистентност на H. pylori към кларитромицин и метронидазол;
- съпътстваща терапия (PPI + амоксицилин + кларитромицин + метронидазол или тинидазол за 10-14 дни) - така наречената четворна терапия без бисмут.
Втора линия
Ако лечението от първа линия е неуспешно, се препоръчва тройна терапия, базирана на левофлоксацин (левофлоксацин + амоксицилин + PPI за 10-14 дни).
трети ред
Схемите на лечение се основават на определяне на чувствителността на Helicobacter pylori към антибиотици (най-често към левофлоксацин или кларитромицин).
Трябва да се помни, че само лекар може да предпише специфичен режим на лечение, въз основа на индивидуални особеностиздравето на пациентите, резултатите от проучването и данните за разпространението на резистентни към антибиотици щамове H. pylori в региона.
Противопоказания и странични ефекти
При 5-20% от пациентите се наблюдават нежелани реакции при прием на лекарства за унищожаване на бактериите. Те обикновено са леки и не изискват прекъсване на лечението.
| Име на лекарството | Странични ефекти Често срещан | Странични ефекти рядко | Противопоказания |
| инхибитори на протонната помпа |
|
|
|
| Кларитромицин |
|
| свръхчувствителност към макролиди |
| Амоксицилин |
|
|
|
| Метронидазол |
|
|
|
| Бисмутови соли |
|
|
|
| Тетрациклин | повишена чувствителност към светлина | азотемия (повишаване на съдържанието на азотни вещества в кръвта) |
|
| Тинидазол |
|
|
|
| Левофлоксацин |
|
|
|
Откриване на антибиотично лечение (видео)
Инфекцията с Helicobacter pylori остава една от основните причини за гастрит и стомашна язва. Навременното лечение ви позволява да убиете тази бактерия и да намалите вероятността от рецидив на заболявания, техните усложнения и развитието на рак на стомаха.
2022 г
seagun.ru - Направете таван. Осветление. Електрически инсталации. Корниз